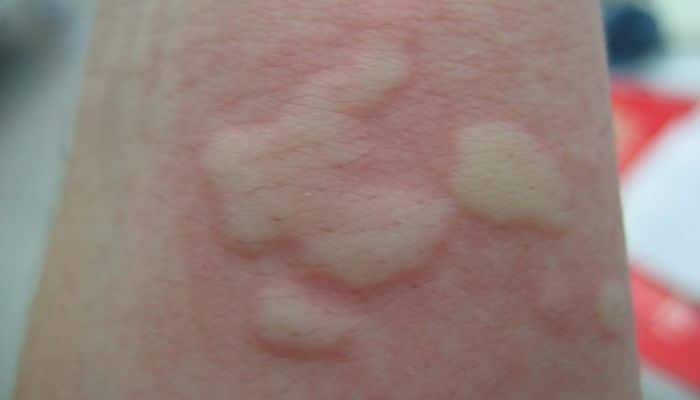
La pitiriasis liquenoide es una erupción poco común de causa desconocida. Puede variar desde una forma crónica relativamente leve hasta una erupción aguda más severa. La forma crónica leve, se caracteriza por el desarrollo gradual de pápulas pequeñas y sin síntomas que se aplastan y regresan espontáneamente en un período de semanas.
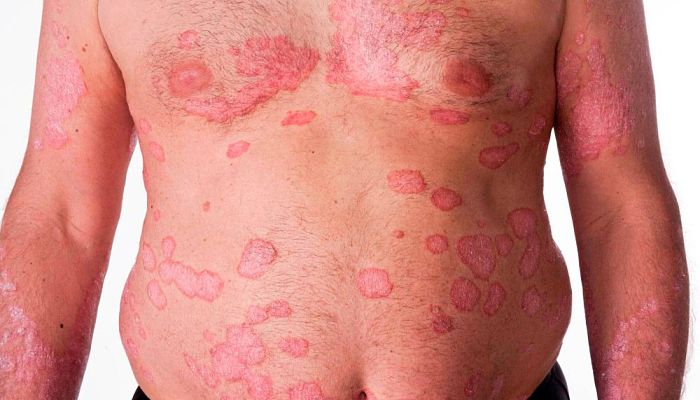
En el otro extremo de un espectro clínico continuo de pitiriasis liquenoide se encuentra la forma aguda, caracterizada por la erupción abrupta de pequeñas pápulas de descamación que se convierten en ampollas y manchas marrón-rojas con costras.
¿Quiénes contraen la pitiriasis liquenoide y por qué?
La pitiriasis liquenoide afecta con mayor frecuencia a adolescentes y adultos jóvenes, y suele aparecer antes de los 30 años de edad. Parece ser ligeramente más común en los hombres. Es poco frecuente en los bebés y en la vejez.
La causa aún no se conoce, pero existen tres teorías principales:
- Una reacción inflamatoria desencadenada por agentes infecciosos
- Una forma relativamente benigna de trastorno linfoproliferativo de células T
- Una vasculitis por hipersensibilidad mediada por complejos inmunes Las infecciones que han sido asociadas tanto con PLC como con Pleva incluyen:
- Toxoplasma gondii
- Virus de Epstein-Barr
- VIRUS DE LA INMUNODEFICIENCIA HUMANA
- Citomegalovirus
- Parvovirus (quinta enfermedad)
- Estafilococo áureo Estreptococos beta-hemolíticos del grupo A.
- Los trastornos linfoproliferativos son afecciones en las que hay un número excesivo de linfocitos (células T y B), incluido el linfoma (un crecimiento maligno de linfocitos).
La idea de que la pitiriasis liquenoide puede ser un trastorno linfoproliferativo surge porque las lesiones de los pacientes con pitiriasis liquenoide mostraron la presencia de células T inmunes con marcadores o antígenos CD30+ específicos en la Pleva, y la pérdida de antígenos CD7 en las células T en la PLC.
Estas características de las células T son indicadores de trastornos linfoproliferativos. La tercera teoría detrás de la causa de la pitiriasis liquenoide es la detección de inmunocomplejos circulantes (agregaciones de antígenos y anticuerpos) depositados en la piel en algunos pacientes con la enfermedad.
También te puede interesar: Querión De Celso: Características, Causas, Síntomas, Tratamientos
¿Cuáles son las características clínicas de la pitiriasis liquenoide?
Pitiriasis liquenoide crónica (PLC) PLC tiene un curso clínico más bajo que Pleva. Las lesiones del PLC pueden aparecer en el transcurso de varios días, semanas o meses.
Las lesiones en diferentes etapas pueden estar presentes en cualquier momento. Inicialmente se produce una pequeña pápula rosada que se torna de color marrón rojizo.
Por lo general, se desarrolla una fina escama adherente similar a una mica adherida a la mancha central. Se puede pelar para revelar una superficie brillante de color marrón rosado.
Durante varias semanas, la mancha se aplana espontáneamente y deja una marca marrón que se desvanece durante varios meses. La PLP ocurre más comúnmente sobre el tronco, las nalgas, los brazos y las piernas, pero también puede ocurrir en las manos, los pies, la cara y el cuero cabelludo.
A diferencia de la PLEVA, las lesiones no son dolorosas, no producen comezón ni son irritables. Con frecuencia, los pacientes con PLC tienen exacerbaciones y recaídas de la afección, que pueden durar meses o años.
Pleva
Se caracteriza por manchas rojas que evolucionan rápidamente en pápulas de 5-15 mm de diámetro. A menudo se cubren con una fina escama adherente similar a una mica. El centro de las pápulas a menudo se llena de pus y sangre, o se erosiona con una corteza marrón rojiza.
La Pleva ocurre con mayor frecuencia en el tronco y las extremidades, pero a veces también puede ser difusa y generalizada, cubriendo cualquier parte del cuerpo. A diferencia de la Pleva, que no presenta síntomas aparentes, los pacientes con Pleva experimentan ardor y picazón.
Un subtipo de Pleva es la enfermedad febril ulceronecrótica de Mucha-Habermann, en la cual las pápulas negras o necróticas se convierten rápidamente en grandes úlceras con costra coalescente, ampollas llenas de sangre y pústulas. Las lesiones de Mucha-Habermann suelen ser muy dolorosas. Las úlceras pueden infectarse.
Además, los síntomas sistémicos pueden incluir: fiebre alta, dolor de garganta, diarrea, dolor abdominal, síntomas del sistema nervioso central, enfermedad pulmonar, agrandamiento del bazo, artritis, sepsis, anemia y úlceras conjuntivas. En algunos casos, la enfermedad de Mucha-Habermann puede causar la muerte.
¿Cómo se diagnostica la pitiriasis liquenoide?
La pitiriasis liquenoide se diagnostica por su historia clínica y apariencia, y el diagnóstico se suele confirmar mediante biopsia de piel. La patología de Pleva y de PLC es distintiva.
¿Cuál es el tratamiento de la pitiriasis liquenoide?
Es posible que la pitiriasis liquenoide no siempre responda al tratamiento y las recaídas ocurren con frecuencia cuando se interrumpe el tratamiento. Si la erupción no está causando síntomas, es posible que no sea necesario el tratamiento.
Las úlceras grandes que se encuentran en la enfermedad ulceronecrótica febril de Muchas-Habermann requieren cuidado local de la herida. En los casos en que el tratamiento es necesario, hay varias terapias diferentes disponibles.
Las terapias de primera línea recomendadas actualmente incluyen:
La exposición al sol puede ayudar a resolver las lesiones, pero se deben evitar las quemaduras solares.
Esteroides tópicos para reducir la irritación: En años más recientes, la preocupación por su perfil de efectos secundarios ha llevado a un mayor uso de inmunomoduladores tópicos no esteroideos.
Inmunomoduladores tópicos como el tacrolimus o el pimecrolimus: El ungüento de tacrolimus aplicado dos veces al día se ha utilizado con éxito en el tratamiento de pacientes con PLC.
Antibióticos orales: Los antibióticos más comunes utilizados son la eritromicina y las tetraciclinas como la doxiciclina. Estos antibióticos se han utilizado para tratar tanto el PLC como la Pleva.
Las terapias de segunda línea incluyen:
La fototerapia: El tratamiento con radiación ultravioleta artificial con UVB o PUVA se ha utilizado con éxito variable tanto en pacientes con Pleva como en aquellos con PLC.
Las terapias de tercera línea incluyen:
Esteroides sistémicos: El metotrexato administrado por vía oral o por inyección IM se ha utilizado en PLC y Pleva. A menudo se utiliza para tratar la úlcera febril ulceronecrótica Muchas-Habermann.
- Acitretina
- Dapsona
- Ciclosporina
Para enfermedades más resistentes y severas se puede usar una combinación de las anteriores Puede persistir durante algunos años, pero en general es bastante inofensiva, aunque ha habido pocos informes de transformación maligna. Debido a esto, se recomienda un seguimiento regular.

Dermatologa. Especialista en enfermedades de la piel, pelo y uñas.