El síndrome de piel escaldada por estafilococos (SSSS), también conocido como pénfigo neonatal o enfermedad de Ritter, o impétigo bulloso localizado, es una afección dermatológica causada por el Staphylococcus áureas.
Historia de el síndrome de piel escaldada por estafilococos
Las características clínicas fueron descritas por primera vez en 1878 por el barón Gottfried Ritter von Rittershain, quien observó 297 casos entre niños en un solo hogar infantil checoslovaco durante un período de 10 años.
En 1885, Nil Filatow, y en 1894, Clement Dukes, describieron una enfermedad exantematica que ellos pensaban que era una forma de rubéola, pero en 1900, Dukes la identificó como una entidad separada que llegó a ser conocida con los nombres de enfermedad de Dukes, enfermedad de Filatov, o cuarta enfermedad.
Aunque Dukes lo identificó como una entidad separada, se cree que no es diferente de la escarlatina causada por la exotoxina estafilocócica después de que Keith Powell propuso equipararla con la afección actualmente conocida como síndrome de piel escaldada estafilocócica en 1979.
También te puede interesar:Prurito Acuagénico (urticaria acuagénica) Causas, Síntomas, Tratamientos
Causas
El síndrome de piel escaldada por estafilococos, es causado principalmente por:
- La bacteria que causa el SSSS es común en personas sanas.
- Según la Asociación Británica de Dermatólogos, el 40 por ciento de los adultos lo llevan (generalmente en la piel o en las membranas mucosas) sin efectos adversos.
- Los problemas surgen cuando las bacterias entran al cuerpo a través de una grieta en la piel. La toxina que produce la bacteria daña la capacidad de la piel para mantenerse unida.
- La capa superior de la piel se separa de las capas más profundas, causando la descamación del SSSS.
- La toxina también puede entrar en el torrente sanguíneo, produciendo una reacción en toda la piel.
- debido a que los niños pequeños, especialmente los recién nacidos, tienen sistemas inmunológicos y riñones subdesarrollados (para eliminar las toxinas del cuerpo), son los que están en mayor riesgo. Según una investigación publicada en la revista Annals of Internal Medicine, el 98 por ciento de los casos ocurren en niños menores de seis años.
Los adultos con sistemas inmunitarios debilitados o con una función renal deficiente también son susceptibles.
Signos y síntomas
La enfermedad se presenta con la formación generalizada de ampollas llenas de líquido que son de paredes delgadas y se rompen fácilmente, y el paciente puede ser positivo para el signo de Nikolsky.
La enfermedad de Ritter del recién nacido es la forma más severa de SSSS, con signos y síntomas similares.
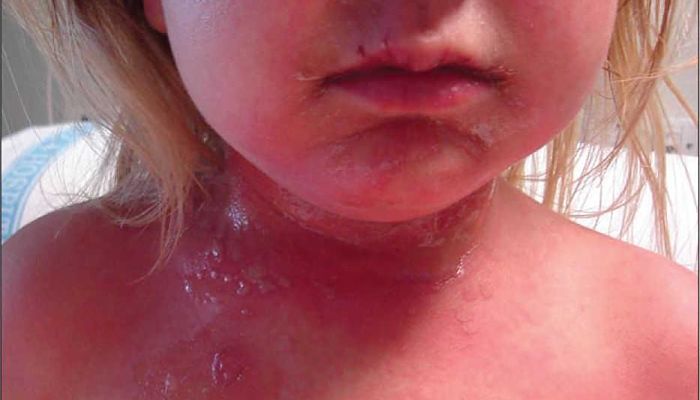
El SSSS a menudo incluye un eritroderma doloroso generalizado, que a menudo afecta la cara, el pañal y otras áreas intertriginosas. Podrían estar presentes extensas áreas de descamación. Las costras y fisuras periorales se observan al principio del curso.
A diferencia de la necrólisis epidérmica tóxica, el SSSS no afecta las membranas mucosas. Es más común en niños menores de 6 años, pero se puede observar en adultos inmunodeprimidos o con insuficiencia renal.
Las señales tempranas de SSSS usualmente comienzan con los síntomas distintivos de una infección:
- Calentura
- Irritabilidad
- Fatiga
- Escalofríos
- Flojera
- Falta de apetito
- Conjuntivitis (una inflamación o infección del revestimiento transparente que cubre la parte blanca del globo ocular)
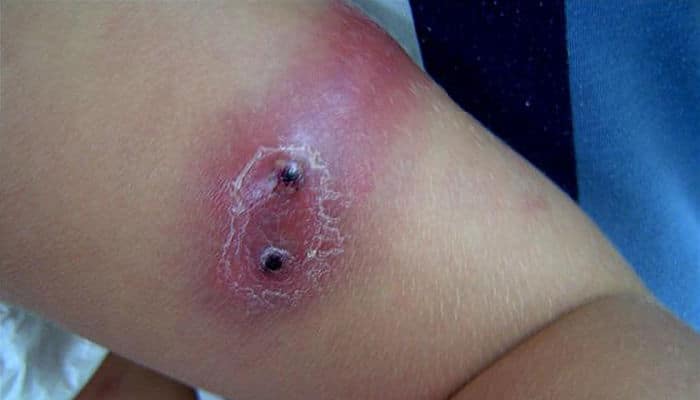
También puede notar la aparición de una llaga con costra.
La úlcera aparece típicamente en la región del pañal o alrededor del muñón del cordón umbilical en los recién nacidos y en la cara en los niños. En los adultos, puede aparecer en cualquier parte. A medida que la toxina se libera, usted también puede notar:
- Piel enrojecida y sensible, ya sea limitada al punto de entrada de la bacteria o extendida. • Ampollas que se rompen fácilmente
- Piel pelada, que puede desprenderse en hojas grandes.
Fisiopatología
El síndrome es inducido por exotoxinas epidérmicas (exfoliatina) A y B, que son liberadas por S. aureus y causan desprendimiento dentro de la capa epidérmica, al descomponer los desmosomas. Una de las exotoxinas está codificada en el cromosoma bacteriano, mientras que la otra está codificada en un plásmido.
Estas exotoxinas son proteasas que dividen la desmogleina-1, que normalmente mantiene unidas las capas de granuloso y espinoso, de forma similar a la fisiopatología de la enfermedad autoinmune de la piel, el pénfigo vulgar.
Diagnóstico
El diagnóstico del SSSS se hace clínicamente. Esto a veces se confirma por el aislamiento de S. aureus de la sangre, las membranas mucosas o la biopsia de piel; sin embargo, estos son a menudo negativos. La biopsia de piel puede mostrar la separación de la capa superficial de la epidermis (separación intraepidérmica), diferenciando el SSSS del TEN, donde la separación ocurre en la unión dermo-epidérmica (separación subepidérmica). El SSSS puede ser difícil de distinguir de la necrólisis epidérmica tóxica y la psoriasis pustulosa.
Tratamiento
El pilar del tratamiento para el SMSS es la atención de apoyo junto con la erradicación de la infección primaria. Las medidas conservadoras incluyen:
- rehidratación,
- antipiréticos (por ejemplo, ibuprofeno, aspirina y paracetamol), manejo de quemaduras térmicas y estabilización. Se deben administrar antibióticos parenterales para cubrir el S. aureus.
La mayoría de las cepas de S. aureus implicadas en el SSSS tienen penicilinasas, por lo que son resistentes a la penicilina. Por lo tanto, el tratamiento con nafcilina, oxacilina o vancomicina es típicamente indicado. La clindamicina a veces también se utiliza debido a su inhibición de las exotoxinas.
Pronóstico
El pronóstico del SSSS en niños es excelente, con una resolución completa dentro de los 10 días del tratamiento, y sin cicatrices significativas. Sin embargo, el SSSS debe diferenciarse cuidadosamente de la necrólisis epidérmica tóxica, que tiene un mal pronóstico. El pronóstico en los adultos es generalmente mucho peor y depende de varios factores como el tiempo de tratamiento, la inmunidad del huésped y las comorbilidades.

Dermatologa. Especialista en enfermedades de la piel, pelo y uñas.