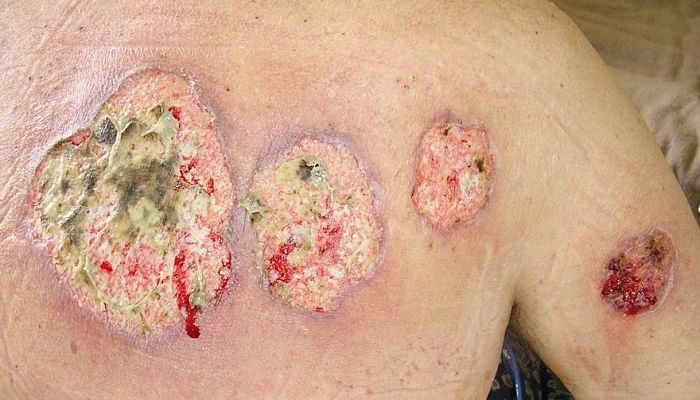
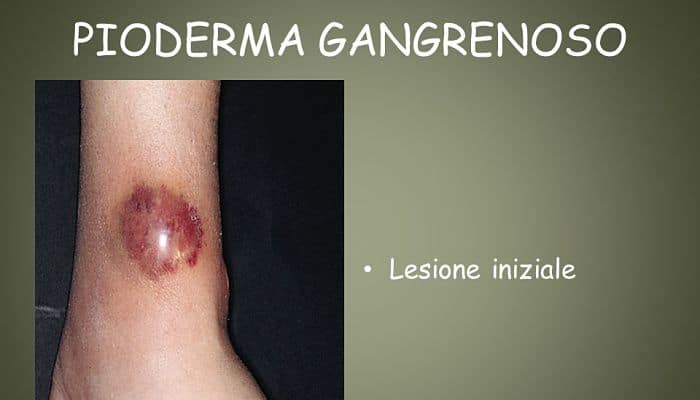
El pioderma gangrenoso es una enfermedad cutánea ulcerante poco frecuente pero grave, cuyo tratamiento es principalmente empírico. Pioderma puede presentarse a una variedad de profesionales de la salud y existen varias variantes que pueden no ser reconocidas inmediatamente. Esto puede retrasar el diagnóstico y tener consecuencias clínicas graves.
[bg_collapse view=”button-blue” color=”#ffffff” icon=”eye” expand_text=”Ver imagen de Pioderma Gangrenoso (Puede herir sensibilidades)” collapse_text=”Ocultar imagen” ]
[/bg_collapse]
El pilar del tratamiento es la inmunosupresión a largo plazo, a menudo con dosis altas de corticosteroides o dosis bajas de ciclosporina. Recientemente, se han informado buenos resultados para los tratamientos basados en el factor de necrosis antitumoral α, y el infliximab demostró ser efectivo en un ensayo controlado aleatorio. Este artículo revisa la presentación del pioderma gangrenoso y las opciones terapéuticas disponibles.
Métodos
Usamos la palabra clave “pyoderma gangrenosum” para buscar en Medline. También se realizaron búsquedas en la base de datos Cochrane, pero no se encontró ninguna revisión Cochrane sobre esta enfermedad.
¿Cómo se puede reconocer la pioderma?
Existen varias variantes, pero la más común es el pioderma gangrenoso clásico. Se manifiesta con una lesión con bordes definida entre un color violeta o azul, generalmente con una profundidad considerable.
El borde de la úlcera a menudo se debilita (desgastado y dañado) y la piel circundante es eritematosa e indurada. La úlcera comienza a menudo como una pequeña pápula o colección de pápulas, que se descomponen para formar pequeñas úlceras con apariencia de “pata de gato”. Estos se fusionan y el área central luego sufre necrosis para formar una sola úlcera.
El pioderma gangrenoso clásico puede ocurrir en cualquier superficie de la piel, pero es más comúnmente visto en las piernas. Los pacientes a menudo no están bien sistémicamente y presentan síntomas como fiebre, malestar general, artralgia y mialgia. Las lesiones suelen ser dolorosas y el dolor puede ser intenso. A medida que las heridas van sanando la lesión en la piel se convierten en cribiformes.
Los especialistas aseguran que diagnosticar a tiempo permite la aplicación del tratamiento adecuado, lo que disminuye la posibilidad que queden cicatrices y malformaciones de un diagnostico a destiempo. La paternidad ocurre en el 25-50% de los casos; las lesiones se desarrollan en el sitio del trauma menor, por lo que la cirugía o el desbridamiento están contraindicados.
Pioderma gangrenoso periestomal
La pioderma periestomal, que ocurre cerca de las estomas abdominales, comprende aproximadamente el 15% de todos los casos de pioderma. La mayoría de estos pacientes tienen enfermedad intestinal inflamatoria, pero la pioderma periestomal puede ocurrir en pacientes que han tenido una ileostomía o colostomía por malignidad o enfermedad diverticular. Un gran estudio basado en un cuestionario encontró una incidencia de pioderma periestomal del 0,6% entre los pacientes con estomas abdominales.
Las úlceras en estos pacientes tienen una morfología similar a la del pioderma gangrenoso clásico, pero los puentes de epitelio normal pueden atravesar la base de la úlcera. Es importante que el paciente sepa que estas cicatrices suelen ser dolorosas, ya que frecuentemente se alojan en la pared abdominal, que generalmente trae como consecuencia una irritación anormal de la piel.
Diagnostico
El pioderma gangrenoso se presenta en una variedad de formas y es fácil de diagnosticar erróneamente. Una biopsia es necesaria sólo para excluir otros diagnósticos. La mayoría de los tratamientos son empíricos y se basan en series pequeñas o en la experiencia local. El infliximab fue más efectivo que el placebo en un ensayo controlado aleatorio pequeño
Pyoderma gangrenoso pustular
La pioderma pustular es una rara variante superficial de la enfermedad. La pioderma a menudo comienza como una pústula o grupo de pústulas que luego se fusionan y ulceran. El paciente puede experimentar fuertes dolores por varios meses seguidos, ya que su padecimiento está ligado a las personas con inflamación intestinal cuyos síntomas son frecuentes en el tronco y extremidades.
Pioderma gangrenoso bulloso
La pioderma bullosa es una variante superficial que afecta más a las extremidades superiores y a la cara que a las inferiores. Se asocia principalmente con afecciones hematológicas. Esta forma de la enfermedad se presenta como áreas bullosas concéntricas que se extienden rápidamente en un patrón concéntrico. Pueden descomponerse para formar úlceras más superficiales que las que se ven en la pioderma clásica, aunque todavía tienen el borde azul socavado.
Pioderma gangrenoso vegetativo
La pioderma vegetativa es una forma superficial de enfermedad que parece ser menos agresiva que otras variedades. Por lo general, se presenta como una lesión única en pacientes que, por lo demás, están bien y pueden responder al tratamiento local más fácilmente que otras formas de la enfermedad.
¿Cuál es la histopatología de la pioderma?
Las biopsias tomadas en las primeras etapas de la enfermedad y del avance del borde eritematoso tienden a mostrar un infiltrado de células inflamatorias crónicas confinadas a la dermis. A menudo presentan características que sugieren vasculitis en el borde de la úlcera, con infiltrado linfocítico perivascular y necrosis fibrinoide de la pared del vaso dérmico.
Ocasionalmente, también se observa extravasación de glóbulos rojos y áreas de trombosis. La ulceración de la epidermis tiende a ser secundaria a la inflamación dérmica. Las biopsias tomadas más tarde en el curso de la ulceración suelen mostrar un infiltrado de células polimorfonucleares con características de ulceración, infarto y formación de abscesos.
¿Quién puede padecer de esta enfermedad?
Aproximadamente la mitad de los casos están asociados con afecciones sistémicas subyacentes, como la enfermedad inflamatoria intestinal, la artritis y las neoplasias malignas hematológicas. Aproximadamente el 30% de los casos se presentan en pacientes con enfermedad intestinal inflamatoria. Aproximadamente el 2% de los pacientes con enfermedad intestinal inflamatoria desarrollarán pioderma.
Ocasionalmente, la condición de la piel se presenta antes de la enfermedad intestinal. Se pensó que el pioderma gangrenoso estaba asociado sólo con la colitis ulcerosa, pero tanto la enfermedad de Crohn como la colitis ulcerosa tienen una incidencia similar. El pioderma gangrenoso no está relacionado con la actividad de la enfermedad intestinal inflamatoria, y a menudo ocurre en pacientes cuya enfermedad intestinal está en remisión clínica.
Aproximadamente el 25% de los pacientes tienen artritis, con mayor frecuencia artritis reumatoide seropositiva, aunque la enfermedad puede ocurrir en pacientes con artritis seronegativa o espondiloartropatía. Al igual que con la enfermedad inflamatoria intestinal, la actividad de la artritis no está relacionada con la pioderma. Las neoplasias hematológicas son los siguientes trastornos más comunes asociados con la pioderma y tienden a ser de origen mieloide y no linfoide.
La leucemia es la neoplasia maligna más frecuente, por lo general la leucemia mieloide aguda y, con mayor frecuencia, la mielocítica o monomielocítica.
¿Qué es el diagnóstico diferencial?
El diagnóstico de pioderma gangrenoso se basa principalmente en hallazgos clínicos porque las biopsias no muestran características diagnósticas específicas. Sin embargo, en muchos casos, una biopsia puede ayudar a excluir otras afecciones como malignidad, infecciones o vasculitis cutánea. Se deben tomar muestras de la úlcera, ya que la pioderma se trata de manera diferente a la infección. El diagnóstico diferencial de pioderma gangrenoso es amplio (cuadro). Mención especial merece el síndrome de Sweet, que se caracteriza por la aparición repentina de fiebre y una erupción eritematosa papular. Los pacientes tienen leucocitosis y la biopsia de piel muestra un infiltrado neutrofílico denso. El síndrome de Sweet y la pioderma pueden coexistir en el mismo paciente, ya que ambas son dermatosis neutrófilas.12
¿Cómo se trata?
No existe un tratamiento único y específico y se han realizado pocos ensayos controlados de tratamiento. La mayoría de los médicos utilizan un enfoque por pasos y tratamientos tópicos y sistémicos. La inmunosupresión es la base del tratamiento, y los fármacos más comúnmente utilizados son los corticosteroides y la ciclosporina. Se han utilizado varios otros agentes inmunosupresores con resultados variados, pero el tratamiento es en gran medida empírico y la elección del tratamiento a menudo depende de la experiencia local.
Diagnóstico diferencial
- Infecciones
- Bacteriano
- Micobacterias
- Hongos
- Viral
- Parásito
- Malignidad
- Carcinoma de células escamosas
- Linfoma cutáneo
- Úlcera vascular
- Enfermedad venosa o arterial
- Síndrome antifosfolípido
- Condiciones sistémicas
- Lupus eritematoso sistémico
- Artritis reumatoide
- Enfermedad de Behçet
- Granulomatosis de Wegner
- Síndrome de Sweet
Tratamientos tópicos
Los corticosteroides tópicos altamente potentes (ocasionalmente debajo de los apósitos oclusivos) pueden ser suficientes para inducir la remisión. La triamcinolona 40 mg/ml puede inyectarse en el borde de la úlcera, ya sea sola o como complemento del tratamiento sistémico.
Corticosteroides
La mayoría de los pacientes necesitan tratamiento sistémico para inducir la remisión y los médicos a menudo inician a los pacientes con corticosteroides orales en una etapa temprana. La prednisolona es el fármaco de elección y generalmente se inicia en dosis altas (60-120 mg) (evidencia de nivel B). Los pacientes expuestos a estas dosis durante mucho tiempo corren el riesgo de sufrir efectos secundarios relacionados con los esteroides y pueden beneficiarse de la adición de un agente protector óseo.
La minociclina 100 mg dos veces al día puede ser de algún beneficio, generalmente como complemento de los esteroides orales (evidencia de nivel C).18 Se ha informado una rápida mejoría en pacientes con enfermedad grave a los que se les ha administrado metilprednisolona intravenosa como terapia de pulso de 1 g al día durante tres a cinco días (evidencia de nivel B), y varias series y revisiones apoyan este tratamiento.
Ciclosporina
Otros agentes inmunosupresores pueden utilizarse, en primer lugar, para reducir la dependencia de los corticosteroides y, en segundo lugar, porque la pioderma suele ser resistente al tratamiento. Cuando los corticosteroides fallan, la alternativa más utilizada es la ciclosporina. Varios informes de casos y series de casos pequeñas han demostrado una buena respuesta clínica a la ciclosporina en dosis bajas (pruebas de nivel B).
Es importante destacar que la mejoría se comenzara a notar 3 semanas después de aplicado el tratamiento. La cicloporina tiene varios efectos secundarios graves, incluyendo nefrotoxicidad, hipertensión y aumento del riesgo de cáncer.
Investigación en curso
¿Cuándo es el momento óptimo para introducir tratamientos basados en el factor de necrosis antitumoral?
Si se logra la remisión con infliximab, ¿se debe colocar a los pacientes en infusiones de mantenimiento? Si es así, ¿por cuánto tiempo? ¿Cómo se compara el infliximab con los tratamientos convencionales, como los corticosteroides o la ciclosporina?
Consejos de PG
- El pioderma gangrenoso puede ocurrir en cualquier superficie de la piel y debe ser considerado en cualquier úlcera o herida quirúrgica que no sane.
- La pioderma generalmente se desarrolla rápidamente y puede progresar de un grano a un cráter en 24-48 horas.
- La pioderma suele ser dolorosa y los pacientes pueden tener características sistémicas como fiebre.
- Si se sospecha de pioderma, el paciente debe ser derivado urgentemente para una opinión especializada.
Otros inmunosupresores
El tacrolimus también se ha utilizado sistémicamente, y dos centros donde los pacientes recibieron 0,1-0,3 mg/kg han informado de respuestas sostenidas.
Factor de necrosis antitumoral α agentes
Los autores informaron un único caso en el que el pioderma gangrenoso se curó cuando se administró etanercept junto con corticosteroides orales, aunque los esteroides no pudieron reducirse completamente (pruebas de nivel C).
En un ensayo controlado aleatorio, se encontró que el infliximab fue superior al placebo. Se asignaron al azar 30 pacientes a infliximab 5 mg/kg o placebo. La tasa de respuesta entre los grupos difirió en un 40% en la semana 2 (p = 0,025; intervalo de confianza del 95%: 11% a 70%), dando un número necesario a tratar de 2,5. Los intervalos de confianza fueron amplios debido al pequeño número de pacientes. Al final del estudio, 20 de 29 pacientes (69%) se habían beneficiado de infliximab, incluyendo seis de 29 (21%) que estaban en remisión.24 Dos efectos adversos graves ocurrieron en el ensayo. Los informes sobre los efectos secundarios de la enfermedad intestinal inflamatoria son raros.25
¿Cuál es el enfoque del tratamiento?
La morbilidad y el potencial de progresión rápida son altos en la mayoría de los pacientes, por lo que una vez que se sospecha, se aconseja una derivación urgente al departamento de dermatología. Se recomiendan los corticosteroides orales (con o sin minociclina) como tratamiento de primera línea. Si los pacientes no responden rápidamente, entonces usamos infliximab ya que tiene menos efectos secundarios reconocidos que la ciclosporina y se ha usado ampliamente en la enfermedad intestinal inflamatoria y la artritis reumatoide.
Recomendamos un régimen de dosis de inducción de 5 mg/kg en las semanas 0, 2 y 6, seguido de tratamientos adicionales según sea necesario, dependiendo de la respuesta. Otro inmunosupresor, como la azatioprina, debe administrarse al mismo tiempo que el infliximab. Este enfoque no se basa estrictamente en la evidencia, pero ahora es una práctica aceptada en otras enfermedades inflamatorias, como la enfermedad de Crohn
También te puede interesar: Rubefacción (Enrojecimiento de la piel) Causas, Complicaciones, Tratamiento

Dermatologa. Especialista en enfermedades de la piel, pelo y uñas.