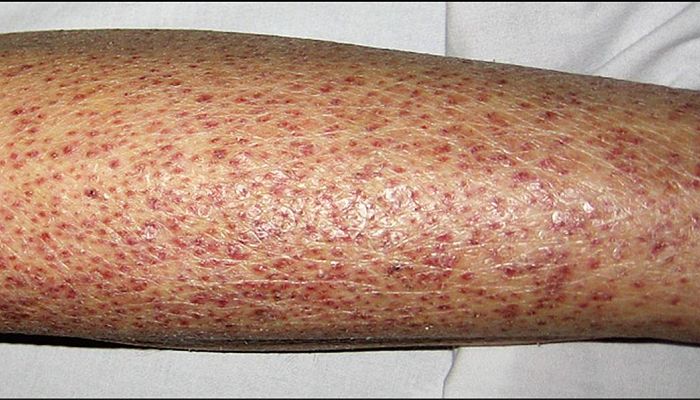
La Frinoderma es una enfermedad de la piel, conocida popularmente como sapito o piel de sapo. La palabra ” frinodermia” ha sido acuñada por Nicholls en el año 1993, ya que la textura de la piel se convierte en sapo.
Esta enfermedad se desarrolla debido a la acumulación excesiva de queratina en el folículo piloso como resultado de la formación de pápulas en forma de cono áspero que tienen su abertura cerrada con sebo blanco. También se llama “hiperqueratosis folicular”.
Es importante mencionar que las vitaminas son consideradas como una parte esencial de la dieta humana. Algún tiempo debido a la deficiencia de una o más vitaminas puede llevar a una enfermedad de salud severa. Una de esas enfermedades es la frinodermia o enfermedad de la piel de los sapos, que es una enfermedad frecuente entre los niños de los países en desarrollo.
Historia
Históricamente, la frinodermia o sapito era más común entre los grupos de trabajadores en el sudeste asiático y el África subsahariana que se mantenían con dietas estrictas de maíz. El término phrynoderma significa piel de sapo, y fue acuñado en un artículo publicado en 1933 por Nicholls. Nicholls describió trabajadores en África Oriental que llegaron en buena salud, pero que después de un período de tiempo se volvieron demacrados, con piel de sapo, y quejándose de mala vista en la oscuridad. Al recibir suplementos nutricionales, la piel de los trabajadores se aclaró y su vista mejoró.
Loewenthal, que también escribió en 1933, documentó a pacientes en Uganda que presentaron hallazgos similares. La resolución completa de los síntomas oculares y cutáneos se produjo con el consumo diario de aceite de bacalao, que contiene una cantidad sustancial de vitamina A.
Los primeros informes de Nicholls y Loewenthal son probablemente la razón por la que se creía que la etiología de la Frinoderma era únicamente la deficiencia de vitamina A. Sin embargo, durante los últimos años de la década de 1960 y 1970, los investigadores relacionaron las deficiencias en las vitaminas del complejo B, la vitamina E, la vitamina C y los ácidos grasos esenciales con la frinodermia.
En los últimos 20 años, todos los casos de frinoderma notificados en todo el mundo se han relacionado con un estado de mal absorción o malnutrición. Las principales pruebas a favor de una relación directa entre la deficiencia de vitamina A y la frinodermia son los informes de casos anecdóticos que citan niveles deficientes de vitamina A en pacientes con frinodermia o sapito y visión deficiente en la oscuridad, con una resolución completa de los síntomas después de 1 a 4 meses de administración diaria de suplementos de vitamina A.
Causas de la frinodermia
Se ha observado que es una enfermedad principalmente de deficiencia vitamínica. Mientras que hay ciertas otras razones responsables de causar esta enfermedad la razón principal detrás de la piel de sapo son:
A veces el cuerpo se convierte en un déficit excesivo de ciertas vitaminas como la vitamina A, complejo de vitamina B y vitamina E, como resultado de las posibilidades de este tipo de trastorno tienden a aumentar. Estas vitaminas se consideran absolutamente esenciales para mantener las condiciones de la piel adecuada.
Sin embargo, si una persona tiende a depender excesivamente de las calorías restringidas, las probabilidades de contraer esta enfermedad tienden a ser más pronunciadas. Esta es la razón por la que es muy frecuente en los países en desarrollo, donde la mayoría de la población sufre de deficiencia nutricional. Otra razón podría ser evitar en exceso los vegetales verdes.
La deficiencia de ácidos grasos esenciales es otro agente causal en las condiciones de la frinodermia.
Lo más importante es que el ser humano necesita un ácido graso poliinsaturado llamado PUFA para mantener el funcionamiento apropiado del cuerpo. Sin embargo, si hay algún tipo de deficiencia en su requerimiento normal.
La otra causa principal detrás de esta enfermedad es la mal absorción debido a una cirugía médica como la colectomía, la resección del intestino grueso, la insuficiencia pancreática o la cirugía de bypass del intestino delgado. Alternativamente, en algunos casos, los factores hereditarios se consideran la causa principal de este problema.
Si este caso ha sido reportado por algún miembro de la familia en generaciones pasadas, podría existir la posibilidad de que los genes se vuelvan responsables de transmitirlo a la siguiente generación.
Diagnostico
De qué debe estar alerta en el historial
- Los pacientes pueden describir una historia prolongada de mala ingesta alimenticia o causas médicas o quirúrgicas de mala nutrición, como insuficiencia pancreática, cirugía previa de revascularización del intestino delgado y enfermedad intestinal inflamatoria.
- La frinodermia se presenta clásicamente después de un período de mala nutrición, como después de una cirugía bariátrica, insuficiencia pancreática o una dieta estricta que evita vegetales, frutas y grasas.
- La presentación inicial es pápulas foliculares hiperqueratóticas, apareciendo primero como parches sobre los codos y las rodillas.
Hallazgos característicos del examen físico
- En el examen físico, los pacientes frecuentemente tienen parches en las rodillas y los codos que miden 5 cm o más de diámetro, con pápulas en forma de cúpula que consisten en folículos ligeramente distendidos con tapones de queratina.
- Típicamente, las lesiones son no sensibles pero ligeramente pruriginosas.
- La morfología de las lesiones puede variar desde la presentación clásica hasta pápulas más planas con un eritema muy leve en la base.
- La enfermedad afecta preferentemente las superficies de los extensores, pero con el tiempo puede propagarse a los muslos, las nalgas, el tronco y las extremidades superiores, sin afectar la cara.
- Las manchas iniciales en las rodillas y los codos pueden ser hipopigmentadas, pero la hipopigmentación generalmente no está presente una vez que las lesiones se han generalizado y se han extendido proximalmente al tronco.
En el marco de una deficiencia aislada de vitamina A, los pacientes también pueden tener xerosis generalizada de la piel y el cabello.
Las pápulas foliculares hiperqueratóticas rara vez se producen en las manos, los pies, la cara o las orejas, lo que a menudo es útil para distinguir esta entidad de otros procesos que se presentan con las pápulas hiperqueratóticas.
Resultados esperados de los estudios de diagnóstico
No existe ninguna característica histológica patognomónica de la frinodermia, y los hallazgos histológicos pueden variar con la edad de la lesión. En general, la hiperqueratosis está presente en los folículos pilosos dilatados con tapones de queratina.
Un infiltrado inflamatorio dérmico escaso puede estar presente. No se ha reportado la asociación de cuerpos extraños u organismos microbianos con la frinodermia o sapito.
Al paciente
En pacientes con sospecha de frinodermia o sapito, comience con una historia clínica completa y un examen físico seguido de investigaciones de laboratorio para detectar deficiencias de vitaminas y ácidos grasos esenciales.
Los pacientes pueden presentarse a cualquier edad, y típicamente tendrán una apariencia nutricional deficiente. Las poblaciones con un mayor riesgo de frinodermia incluyen niños que viven en la pobreza, pacientes con antecedentes de alcoholismo y pacientes con enfermedades crónicas.
La historia clínica debe centrarse en la historia clínica quirúrgica, la historia o los síntomas de diabetes, pancreatitis crónica, enfermedad hepática y/o de la vesícula biliar, y la dieta general y la ingesta calórica en los últimos 1 a 2 años. En el caso de pacientes internados o con discapacidades mentales, se debe considerar la posibilidad de realizar una investigación sobre los hábitos alimenticios y el posible abuso.
Las biopsias por incisión o por punción profunda se pueden tomar y enviar para la tinción de hematoxilina y eosina, así como para cultivos bacterianos y fúngicos, aunque la biopsia no es necesaria para el diagnóstico.
Laboratorios
Los niveles de vitamina A y otras vitaminas pueden variar de bajos a casi normales. En estados de deficiencia nutricional severa, la hipoalbuminemia también puede estar presente.
Un conteo sanguíneo completo con fórmula leucocitaria puede indicar una anemia microcítica, normocítica o macrocítica, dependiendo de si hay presencia de B12, hierro u otras deficiencias nutricionales.
Debido a que las reservas de vitamina A pueden durar hasta un año en adultos, los niveles sanguíneos pueden no reflejar la deficiencia clínicamente aparente evidenciada por las quejas de ceguera nocturna y la aparición de lesiones cutáneas clásicas.
Otros
Un enfoque multidisciplinario puede ser indicado en casos de desnutrición severa. Los médicos deben adaptar las derivaciones de acuerdo con las indicaciones de cada paciente, ya que la presentación de la frinodermia puede variar desde sólo síntomas cutáneos hasta la participación de múltiples sistemas.
El examen oftalmológico es valioso para determinar el grado de compromiso conjuntival (xerosis conjuntiva y manchas de Bitot) y corneal (xerosis córnea y queratomalacia), que puede conducir a cicatrices permanentes si no se trata.
Para los pacientes sin una causa conocida de deficiencia de vitamina A, las derivaciones apropiadas para un examen de desnutrición pueden incluir un internista, un gastroenterólogo, un endocrinólogo y, en el caso de una dieta inadecuada, un nutricionista o un dietista.
Confirmación del diagnóstico
Clínicamente, la frinodermia o sapito como popularmente es conocida puede parecerse a un número de condiciones que se presentan como pápulas hiperqueratósicas, incluyendo:
- Queratosis pilaris
- Queratosis espinulosa (diferenciada por antecedentes de aparición, sitios de compromiso y estado nutricional).
- Queratosis folicular (enfermedad de Darier-White) (diferenciada clínicamente por antecedentes de aparición, afectación de las manos, localización en zonas seborreicas como frente, cuero cabelludo, pliegues nasolabiales, orejas, tórax y espalda, e histológicamente por la presencia característica de hendiduras suprabasales epidérmicas y disqueratosis acantholítica focal).
- Pitiriasis rubra pilaris (PRP) (diferenciada por los hallazgos del examen físico, con PRP que afecta característicamente la cara, las palmas de las manos y las plantas de los pies (queratodermia palmoplantar).
El diagnóstico de la frinodermia se confirma por la morfología clínica característica y los hallazgos histopatológicos, una historia positiva de deficiencia nutricional y la resolución de los síntomas con suplementos nutricionales.
Interrogantes
¿Quién está en riesgo de desarrollar esta enfermedad?
Aunque se desconoce la prevalencia de la frinodermia, es poco frecuente en los países desarrollados. Un estudio sobre la desnutrición en Singapur no encontró individuos con niveles deficientes de vitamina A, pero el 0,1% de los individuos muestreados al azar tenían deficiencia de vitamina E y bajos niveles de vitamina C.
Los factores de riesgo para el desarrollo de la frinodermia incluyen las causas de la deficiencia de vitamina A y las causas de la desnutrición general que pueden llevar a otras deficiencias nutricionales. Las personas que siguen una dieta desprovista de verduras, frutas y grasas están en riesgo de deficiencia de vitamina A.
Las poblaciones susceptibles en los Estados Unidos incluyen a los niños que viven en la pobreza, los ancianos, los alcohólicos y los enfermos crónicos. Los datos epidemiológicos no apoyan una predilección de género por la frinodermia.
¿Cuál es la causa de la enfermedad?
Etiología
Sapito es generalmente aceptada como consecuencia de la desnutrición, pero se debate la deficiencia nutricional exacta.
Ha sido difícil probar una relación causal exclusiva entre la deficiencia de vitamina A y la frinodermia porque los pacientes a menudo se presentan con desnutrición general y los síntomas de la piel se resuelven con suplementos nutricionales generales.
Fisiopatología
La vitamina A existe en tres formas principales:
- Retinoldes, betacarotenos y carotenoides.
- El retinol es la forma más activa y se encuentra en fuentes animales de alimento, particularmente en el hígado.
- El betacaroteno es la fuente vegetal de retinol.
- Los carotenoides son la forma más abundante de vitamina A, que se encuentran casi exclusivamente en las frutas y verduras.
La deficiencia de vitamina A puede ser causada por
El aumento de los requerimientos corporales, la alteración del metabolismo, la disminución de la ingestión y la absorción defectuosa.
Las afecciones malabsortivas que pueden llevar a la hipovitaminosis A incluyen
Insuficiencia pancreática, esprúe celíaco, colestasis, enfermedad intestinal inflamatoria y cirugía bariátrica.
Procesos biológicos que requieren vitamina A:
Visión, crecimiento óseo, reproducción, mantenimiento de los revestimientos superficiales de los ojos, respuesta inmunológica y crecimiento y reparación de células epiteliales.
La transferencia de vitamina A de las reservas de hígado a otras partes del cuerpo requiere una proteína de unión, que depende de niveles adecuados de zinc para su producción.
Por lo tanto, la deficiencia de zinc puede llevar a un estado de deficiencia de vitamina A. Además, el alcoholismo puede llevar a una deficiencia de vitamina A, debido a que el etanol impide que el hígado metabolice la vitamina A. En los adultos, los depósitos de vitamina A en el hígado pueden durar hasta un año. En los niños, las reservas de vitamina A pueden durar sólo unas pocas semanas.
Implicaciones y complicaciones sistémicas
El compromiso oftalmológico representa la mayor amenaza para los pacientes con frinodermia que tienen deficiencia de vitamina A. Se recomienda remitir a los pacientes a un examen oftalmológico antes y después del tratamiento para determinar si hay signos de cicatrización permanente de la conjuntiva o de la córnea. Además, para los pacientes con desnutrición causada por una dieta específica (es decir, vegetariana o dieta para bajar de peso), una intervención de un nutricionista o dietista puede ser valiosa.
Opciones de tratamiento
Las opciones de tratamiento se resumen:
- Tratamiento Médico Procedimientos Quirúrgicos Modalidades Físicas
- 50,000-150,000 IU de vitamina A oral diariamente hasta la resolución de la piel, luego 5,000 IU de monitoreo diario del nivel de vitamina A.
- Ingesta suplementaria de proteínas y calorías
Tópico (agentes queratolíticos)
- 2-5% de azufre y 2-5% de ácido salicílico en una base emulsionante aplicada dos veces al día
- Aplicación tópica del 0.1% de tretinoína en un gel o base de crema que se aplica diariamente en el área afectada.
- Urea 10-30% aplicada diariamente en los sitios afectados
Enfoque terapéutico óptimo para esta enfermedad
En los casos de carencia aislada de vitamina A, tratar con altas dosis diarias de vitamina A oral, que consisten en entre 50.000 y 150.000 unidades internacionales, hasta la resolución de los síntomas oculares y cutáneos. Por lo general, los trastornos oculares se resuelven a los pocos días de comenzar el tratamiento, aunque la cicatrización de la córnea es permanente.
Las lesiones cutáneas pueden tardar de 1 a 4 meses en resolverse y, una vez que se hayan resuelto todos los síntomas, los pacientes deben recibir 5.000 unidades diarias de suplementos de vitamina A. Los niveles de vitamina A deben evaluarse periódicamente para vigilar la deficiencia y el exceso de vitamina A.
Los pacientes con desnutrición generalizada requieren suplementos nutricionales generales. Esto debe ser adaptado para cada paciente por un nutricionista o dietista.
Se ha reportado un alivio temporal de las pápulas con queratolíticos tópicos, como una combinación de 2-5% de azufre y 2-5% de ácido salicílico en una base emulsionante, aplicada dos veces al día en las áreas afectadas. Además, la aplicación tópica de 0.1% de tretinoína en una base de gel o crema y/o urea al 10-30% puede dar buenos resultados. Es importante señalar que, si bien estos tratamientos paliativos proporcionan cierto alivio sintomático, el tratamiento definitivo requiere la restauración de la nutrición.
En pacientes que tienen una presentación muy leve de pápulas hiperqueratósicas en las rodillas y/o los codos y no presentan alteraciones de la vista, el consumo dietético incrementado de alimentos ricos en vitamina A, como hígado, zanahoria, yema de huevo y espinacas, puede aliviar el compromiso de la piel. Se debe animar a estos pacientes a complementar con vitamina A oral si los síntomas no se resuelven sólo con cambios en la dieta.
En este momento no hay un papel para los abordajes quirúrgicos o físicos para el tratamiento de la frinodermia.
Manejo de Pacientes con sapito
Explicar a los pacientes la importancia de cumplir con la administración de suplementos de vitamina A antes de iniciar el tratamiento. Puede ser necesaria una suplementación prolongada para garantizar el mantenimiento del estado nutricional y la reposición de las reservas de vitamina A.
La resolución completa de las lesiones cutáneas puede tomar hasta cuatro meses, mientras que la visión nocturna por lo general se restaura a los pocos días de comenzar el tratamiento. Los pacientes con un historial de mala ingesta dietética probablemente se beneficiarán de una intervención educativa por parte de un nutricionista o dietista.
Anime a los pacientes a persistir con el tratamiento. Los pacientes con discapacidad mental pueden requerir un seguimiento más frecuente y pueden requerir tratamiento con terapia de observación directa (DOT, por sus siglas en inglés) si existe alguna preocupación por incumplimiento o abuso.
Aunque algunos casos han sido reportados como refractarios a los suplementos nutricionales, la recuperación completa es más común cuando las deficiencias nutricionales fueron identificadas y corregidas.
Una enfermedad mal tratada puede provocar una recaída de las lesiones o pápulas hiperqueratóticas persistentes y/o complicaciones secundarias al compromiso oftalmológico. El pronóstico de la frinodermia es excelente con el tratamiento apropiado.
Escenarios Clínicos Inusuales a Considerar en el Manejo de Pacientes
En pacientes sin antecedentes de una etiología identificable de deficiencia nutricional; es decir, sin antecedentes de dietas y sin causas médicas o quirúrgicas, se sugiere que los pacientes sean remitidos para su evaluación por un internista o gastroenterólogo.
Un examen de detección apropiado puede requerir el control de las enzimas pancreáticas, el contenido de grasa en las heces, los estudios de la vesícula biliar y la función hepática (aspartato aminotransferasa), alanina aminotransferasa , fosfatasa alcalina, bilirrubina conjugada y no conjugada, albúmina, proteína total, gamma glutamil transpeptidasa, tiempo de protrombina, deshidrogenasa láctica, Hepatitis A, B, C Si todos estos exámenes están dentro de los límites normales y no hay antecedentes quirúrgicos, una evaluación más detallada de la dieta del paciente puede revelar la causa.
También podría gustarte leer: Síndrome de Zinsser-Cole-Engman: Características, Complicaciones

Dermatologa. Especialista en enfermedades de la piel, pelo y uñas.