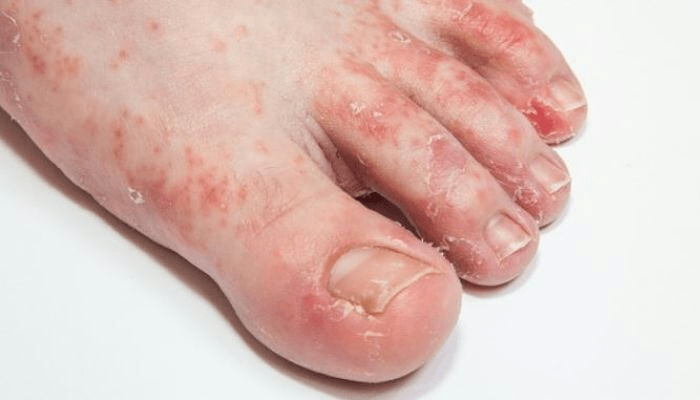
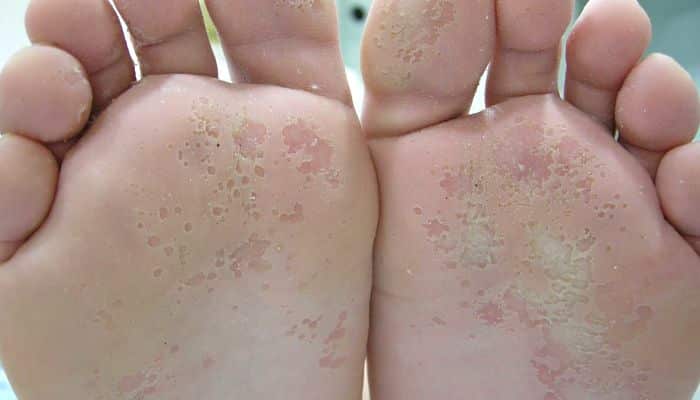
El pie de atleta, conocido médicamente como tiña pediátrica, es una infección común de la piel de los pies causada por hongos. Los signos y síntomas a menudo incluyen picazón, descamación, agrietamiento y enrojecimiento.
En raras ocasiones la piel puede ampollarse. El hongo del pie de atleta puede infectar cualquier parte del pie, pero con mayor frecuencia crece entre los dedos. La siguiente área más común es la planta del pie. El mismo hongo también puede afectar las uñas o las manos. Es un miembro del grupo de enfermedades conocidas como tiña.
El pie de atleta es causado por una serie de hongos diferentes, entre los que se incluyen especies de Trichophyton, Epidermophyton y Microsporum. La afección se adquiere típicamente al entrar en contacto con la piel infectada o con hongos en el medio ambiente. Los lugares comunes donde los hongos pueden sobrevivir son alrededor de piscinas y vestuarios.
También pueden ser transmitidos por otros animales. Por lo general, el diagnóstico se hace con base en signos y síntomas; sin embargo, se puede confirmar ya sea por medio de un cultivo o de la observación de hifas con un microscopio.
Algunos métodos de prevención incluyen evitar caminar descalzo en duchas públicas, mantener las uñas de los pies cortas, usar zapatos lo suficientemente grandes y cambiarse los calcetines diariamente. Cuando se infectan, los pies deben mantenerse secos y limpios y el uso de sandalias puede ayudar.
El pie de atleta fue descrito médicamente por primera vez en 1908. A nivel mundial, el pie de atleta afecta a alrededor del 15% de la población. Los hombres se ven afectados con más frecuencia que las mujeres. Ocurre con mayor frecuencia en niños mayores o en adultos jóvenes. Históricamente se cree que ha sido una afección poco frecuente, que se hizo más frecuente en el siglo XX debido al mayor uso de zapatos, clubes de salud, guerra y viajes.
Signos y síntomas
El pie de atleta se divide en cuatro categorías o presentaciones: pie de atleta interdigital crónico, pie de atleta plantar (escamoso crónico) (también conocido como “pie mocasín”), tinea pedis ulcerosa aguda y pie de atleta vesiculobulloso “Interdigital” significa entre los dedos.
“Plantar” se refiere a la planta del pie. La condición ulcerativa incluye lesiones maceradas con bordes escamosos. La maceración es el ablandamiento y ruptura de la piel debido a la exposición extensa a la humedad.
Una enfermedad vesiculobullosa es un tipo de enfermedad mucocutánea caracterizada por vesículas y bulas (ampollas). Tanto las vesículas como las bulas son lesiones llenas de líquido, y se distinguen por su tamaño (las vesículas son inferiores a 5-10 mm y las bulas superiores a 5-10 mm, dependiendo de la definición que se utilice).
El pie de atleta ocurre con mayor frecuencia entre los dedos (interdigital), con el espacio entre el cuarto y quinto dígito más comúnmente afectado. Los casos de pie interdigital de atleta causados por Trichophyton rubrum pueden ser asintomáticos, pueden producir comezón o la piel entre los dedos puede aparecer roja o ulcerativa (escamosa, escamosa, escamosa, blanda y blanca si la piel se ha mantenido húmeda), con o sin comezón.
Una variante ulcerativa aguda del pie de atleta interdigital causada por T. mentagrophytes se caracteriza por dolor, maceración de la piel, erosiones y fisuras de la piel, costras y un olor debido a una infección bacteriana secundaria.
Tipos de pie de atleta
El pie de atleta plantar (pie mocasín) también es causado por T. rubrum que típicamente causa placas asintomáticas, ligeramente eritematosas (áreas de enrojecimiento de la piel) que se forman en la superficie plantar (planta del pie) que a menudo están cubiertas por escamas finas e hiperqueratósicas en polvo.
El tipo de pie de atleta vesiculobuloso es menos común y suele ser causado por T. mentagrophytes y se caracteriza por un brote repentino de ampollas y vesículas con picor en una base eritematosa, que suelen aparecer en la planta del pie. Este subtipo de pie de atleta se complica a menudo por una infección bacteriana secundaria por Streptococcus pyogenes o Staphylococcus aureus.
Complicaciones
A medida que la enfermedad progresa, la piel puede agrietarse, lo que conduce a una infección bacteriana de la piel y a una inflamación de los vasos linfáticos. Si se deja crecer durante demasiado tiempo, el hongo del pie de atleta puede propagarse para infectar las uñas de los pies, alimentándose de la queratina presente en ellas, una afección llamada onicomicosis.
Debido a que el pie de atleta puede picar, también puede provocar el reflejo del arañazo, haciendo que el huésped se rasque el área infectada antes de darse cuenta. Rascarse puede dañar aún más la piel y empeorar la condición al permitir que el hongo se propague y prospere más fácilmente.
La sensación de picazón asociada con el pie de atleta puede ser tan severa que puede hacer que los huéspedes se rasquen con la suficiente fuerza como para infligir excoriaciones (heridas abiertas), que son susceptibles a la infección bacteriana. El rascado posterior puede eliminar las costras e inhibir el proceso de curación.
Rascarse las áreas infectadas también puede propagar el hongo a los dedos y debajo de las uñas. Si no se lava lo suficientemente pronto, puede infectar los dedos y las uñas, creciendo en la piel y en las uñas (no sólo debajo).
Después de rascarse, se puede propagar a cualquier lugar donde la persona toque, incluyendo otras partes del cuerpo y al propio ambiente. El rascarse también causa que las escamas infectadas de la piel se caigan en el ambiente de uno, llevando a una posible propagación adicional.
Cuando los hongos del pie de atleta o las partículas de piel infestadas se propagan al medio ambiente (como la ropa, los zapatos, el baño, etc.), ya sea por rascarse, caerse o frotarse, no sólo pueden infectar a otras personas, sino que también pueden reinfectar (o infectar más) al huésped del que proceden.
Por ejemplo, los pies infectados infestan los calcetines y los zapatos, lo que expone aún más los pies al hongo y sus esporas cuando se usan de nuevo.
La facilidad con la que el hongo se propaga a otras áreas del cuerpo (en los dedos) plantea otra complicación. Cuando el hongo se propaga a otras partes del cuerpo, puede volver a propagarse fácilmente a los pies después de que éstos hayan sido tratados.
Y debido a que la afección se llama algo más en cada lugar donde se presenta (por ejemplo, tiña corporal (tiña) o tiña crural (tiña inguinal), es posible que las personas infectadas no se den cuenta de que se trata de la misma enfermedad.
Algunos individuos pueden experimentar una respuesta alérgica al hongo llamada reacción de identificación en la que pueden aparecer ampollas o vesículas en áreas como las manos, el pecho y los brazos. El tratamiento de la infección subyacente típicamente resulta en la desaparición de la reacción de identificación.
Causas
El pie de atleta es una forma de dermatofitosis (infección micótica de la piel), causada por dermatofitos, hongos (la mayoría de los cuales son hongos) que habitan las capas muertas de la piel y digieren la queratina. Los dermatofitos son antropofílicos, lo que significa que estos hongos parásitos prefieren a los humanos.
El pie de atleta es causado más comúnmente por los mohos conocidos como Trichophyton rubrum y T. mentagrophytes, pero también puede ser causado por Epidermophyton floccosum. La mayoría de los casos de pie de atleta en la población general son causados por T. rubrum; sin embargo, la mayoría de los casos de pie de atleta en los atletas son causados por T. mentagrophytes.
Transmisión
Según el Servicio Nacional de Salud del Reino Unido, “el pie de atleta es muy contagioso y puede propagarse a través del contacto directo e indirecto”. Las personas pueden contraer la enfermedad indirectamente al entrar en contacto con artículos contaminados (ropa, toallas, etc.) o superficies (tales como pisos de baños, duchas o vestuarios).
Los hongos que lo causan pueden propagarse fácilmente al medio ambiente. Los hongos se frotan de los dedos y los pies descalzos, pero también viajan sobre las células muertas de la piel que continuamente se caen del cuerpo.
Los hongos del pie de atleta y las partículas y escamas de la piel infestadas pueden propagarse a los calcetines, zapatos, ropa, a otras personas, mascotas (a través de caricias), sábanas, bañeras, duchas, lavabos, mostradores, toallas, alfombras, pisos y alfombras.
Cuando el hongo se ha propagado a las mascotas, puede posteriormente propagarse a las manos y dedos de las personas que lo acarician. Si una mascota se roe a sí misma con frecuencia, puede que no sean pulgas a las que está reaccionando, puede ser el insaciable picor de la tiña.
Una forma de contraerlo, es a través de una infección micótica en otra parte del cuerpo. Los hongos que causan el pie de atleta pueden propagarse de otras áreas del cuerpo a los pies, generalmente tocando o rascándose el área afectada, de tal manera que el hongo llega a los dedos y luego tocando o rascándose los pies.
Aunque el hongo sigue siendo el mismo, el nombre de la afección cambia de acuerdo con el lugar del cuerpo donde se localiza la infección. Por ejemplo, la infección se conoce como tiña corporal (“tiña”) cuando el torso o las extremidades están afectados o tiña crural (tiña inguinal o dhobi) cuando la ingle está afectada.
La ropa (o zapatos), el calor corporal y el sudor pueden mantener la piel caliente y húmeda, justo el ambiente que el hongo necesita para desarrollarse.
Factores de riesgo
Además de estar expuesto a cualquiera de los modos de transmisión presentados anteriormente, existen factores de riesgo adicionales que aumentan las probabilidades de contraer el pie de atleta.
Las personas que han tenido pie de atleta antes tienen más probabilidades de infectarse que las que no lo han tenido. Los adultos tienen más probabilidades de contraer el pie de atleta que los niños.
Los hombres tienen una mayor probabilidad de contraer el pie de atleta que las mujeres. Las personas con diabetes o sistemas inmunológicos debilitados son más susceptibles a la enfermedad. El VIH/SIDA obstaculiza el sistema inmunológico y aumenta el riesgo de contraer el pie de atleta. La hiperhidrosis (aumento anormal de la sudoración) aumenta el riesgo de infección y dificulta el tratamiento.
Diagnóstico
Vista microscópica del hongo del pie de atleta cultivado
Cuando se visita a un médico, se aplica el procedimiento de diagnóstico básico. Esto incluye la verificación de la historia clínica y la historia clínica del paciente en busca de factores de riesgo, una entrevista médica durante la cual el médico hace preguntas (por ejemplo, sobre la picazón y el rascado) y un examen físico.
Por lo general, el pie de atleta puede diagnosticarse mediante una inspección visual de la piel y la identificación de síntomas menos obvios, como la picazón en la zona afectada.
Si el diagnóstico es incierto, la microscopía directa de una preparación de hidróxido de potasio de un raspado de piel (conocida como prueba KOH) puede confirmar el diagnóstico de pie de atleta y ayudar a descartar otras posibles causas, como candidiasis, queratolisis con fosas, eritrosis, dermatitis de contacto, eccema o psoriasis. Dermatofitos que se sabe que causan pie de atleta demostrarán múltiples ramificaciones de las hifas en la microscopía.
Una lámpara de Wood (luz negra), aunque útil para diagnosticar infecciones micóticas del cuero cabelludo (tinea capitis), no suele ser útil para diagnosticar el pie de atleta, ya que los dermatofitos comunes que causan esta enfermedad no son fluorescentes bajo luz ultravioleta.
Prevención
Existen varias medidas preventivas de higiene del pie que pueden prevenir el pie de atleta y reducir la recurrencia. Algunos de estos incluyen:
Mantener los pies secos, cortar las uñas de los pies cortas; usar un cortaúñas separado para las uñas infectadas; usar calcetines hechos de algodón bien ventilado o materiales sintéticos que absorban la humedad (para empapar la humedad de la piel y ayudar a mantenerla seca); evitar el calzado ajustado, cambiarse los calcetines con frecuencia; y usar sandalias mientras se camina a través de áreas comunes como duchas de gimnasio y vestuarios.
De acuerdo con los Centros para el Control y la Prevención de Enfermedades, “las uñas deben cortarse cortas y mantenerse limpias”. Las uñas pueden albergar y propagar la infección”. La recurrencia del pie de atleta puede prevenirse con el uso de polvo antimicótico en los pies.
Los hongos (moho) que causan el pie de atleta requieren calor y humedad para sobrevivir y crecer. Existe un mayor riesgo de infección con la exposición a ambientes cálidos y húmedos (por ejemplo, calzado oclusivo – zapatos o botas que cubren los pies) y en ambientes húmedos compartidos como duchas comunes, piscinas compartidas y tinas de tratamiento.
El blanqueador de cloro es un desinfectante y limpiador doméstico común que mata el moho. La limpieza de las superficies con una solución de blanqueador de cloro evita que la enfermedad se propague por el contacto posterior. La limpieza de bañeras, duchas, pisos de baños, lavabos y mostradores con lejía ayuda a prevenir la propagación de la enfermedad, incluyendo la reinfección.
Mantener limpios los calcetines y los zapatos (usando lejía en el lavado) es una manera de evitar que los hongos se agarren y se propaguen. Evitar compartir botas y zapatos es otra manera de prevenir la transmisión.
Puede transmitirse compartiendo el calzado con una persona infectada. Los zapatos usados y la compra de zapatos usados son otras formas de compartir zapatos. No compartir también se aplica a las toallas, ya que, aunque menos comunes, los hongos se pueden transmitir a través de las toallas, especialmente las húmedas.
Tratamiento
El pie de atleta se resuelve sin medicación (se resuelve por sí solo) en el 30-40% de los casos. La medicación antimicótica tópica produce consistentemente tasas de curación mucho más altas.
El tratamiento convencional suele consistir en lavar los pies a fondo todos los días o dos veces al día, seguido de la aplicación de un medicamento tópico. Debido a que las capas externas de la piel están dañadas y son susceptibles a la reinfección, el tratamiento tópico generalmente continúa hasta que todas las capas de la piel sean reemplazadas, aproximadamente de 2 a 6 semanas después de la desaparición de los síntomas.
Mantener los pies secos y practicar una buena higiene (como se describe en la sección anterior sobre prevención) es crucial para eliminar el hongo y prevenir la reinfección.
Tratar los pies no siempre es suficiente. Una vez que los calcetines o zapatos están infestados de hongos, usarlos de nuevo puede reinfectar (o infectar aún más) los pies. Los calcetines se pueden limpiar eficazmente en el lavado añadiendo lejía o lavándolos con agua a 60° C.
El lavado con lejía puede ayudar con los zapatos, pero la única manera de estar absolutamente seguro de que uno no puede contraer la enfermedad de nuevo de un par de zapatos en particular es deshacerse de esos zapatos.
Para ser eficaz, el tratamiento incluye todas las áreas infectadas (como las uñas de los pies, las manos, el torso, etc.). De lo contrario, la infección puede continuar propagándose, incluso de nuevo a las áreas tratadas. Por ejemplo, si no se trata la infección por hongos de la uña, ésta puede volver a extenderse al resto del pie y convertirse de nuevo en pie de atleta.
Las alilaminas como la terbinafina se consideran más eficaces que los azoles para el tratamiento del pie de atleta. Las infecciones graves o prolongadas por hongos en la piel pueden requerir tratamiento con medicamentos antimicóticos orales.
Tratamientos tópicos
Existen muchos fármacos antimicóticos tópicos útiles en el tratamiento del pie de atleta, entre ellos: nitrato de miconazol, clotrimazol, tolnaftato (un tiocarbamato sintético), clorhidrato de terbinafina, clorhidrato de butenafina y ácido undecilénico.
La infección micótica se puede tratar con agentes antimicóticos tópicos, que pueden tomar la forma de un aerosol, polvo, crema o gel. La aplicación tópica de una crema antimicótica como la terbinafina una vez al día durante una semana o la butenafina una vez al día durante dos semanas es eficaz en la mayoría de los casos de pie de atleta y es más eficaz que la aplicación de miconazol o clotrimazol.
El pie de atleta tipo plantar es más resistente a los tratamientos tópicos debido a la presencia de piel hiperqueratósica engrosada en la planta del pie. Los medicamentos queratolíticos y humectantes como la urea, el ácido salicílico (ungüento de Whitfield) y el ácido láctico son medicamentos complementarios útiles y mejoran la penetración de los agentes antimicóticos en la piel engrosada. A veces se prescriben glucocorticoides tópicos para aliviar la inflamación y la picazón asociadas con la infección.
Una solución de permanganato de potasio al 1% disuelto en agua caliente es una alternativa a los medicamentos antifúngicos. El permanganato de potasio es una sal y un agente oxidante fuerte.
Tratamientos orales
Para los casos graves o refractarios de pie de atleta, la terbinafina oral es más eficaz que la griseofulvina. El fluconazol o el itraconazol también se pueden tomar por vía oral para las infecciones graves del pie de atleta. El efecto adverso más comúnmente informado de estos medicamentos es el malestar gastrointestinal.
Epidemiología
A nivel mundial, las infecciones fúngicas afectan a aproximadamente el 15% de la población y a uno de cada cinco adultos. El pie de atleta es común en personas que usan calzado no ventilado (oclusivo), como botas de goma o zapatos de vinilo.
Los países y regiones donde es más común andar descalzo experimentan tasas mucho más bajas de pie de atleta que las poblaciones que habitualmente usan zapatos; como resultado, la enfermedad ha sido llamada “una sanción de la civilización”. Los estudios han demostrado que los hombres se infectan 2-4 veces más a menudo que las mujeres.
También te puede interesar: El Síndrome De Piel Escaldada Por Estafilococo: Causas, Tratamiento

Dermatologa. Especialista en enfermedades de la piel, pelo y uñas.